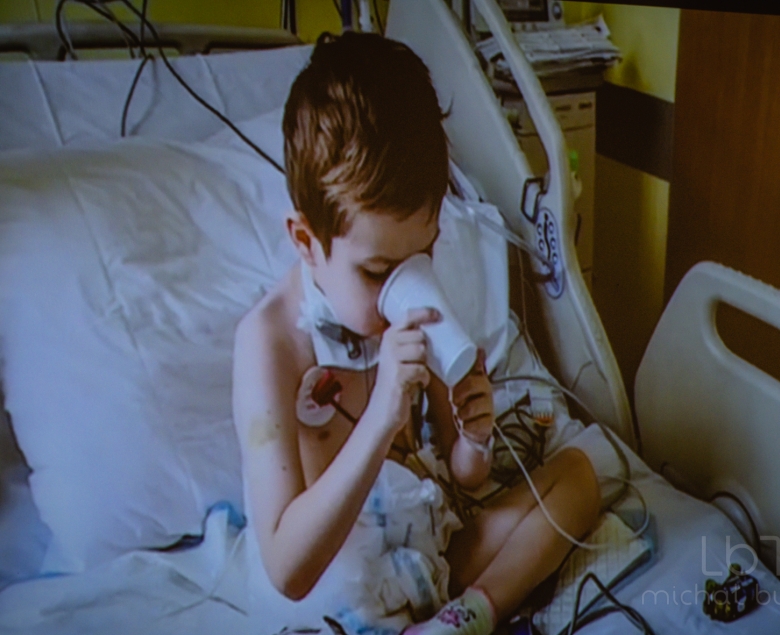
- Cieszę się, że syn może już normalnie pić - powiedział tata sześcioletniego Tymka, który ponad dwa tygodnie temu przeszedł bardzo skomplikowany i złożony przeszczep tkankowy narządów szyi, połączony z transplantacją szpiku. To pierwsza taka operacja na świecie, a przeprowadziły ją w Śląskim Centrum Chorób Serca w Zabrzu dwa zespoły lekarzy z Centrum Onkologii w Gliwicach.
Operacja trwała ponad 15 godzin, było w nią zaangażowanych prawie 70 lekarzy i pielęgniarek różnych specjalności oraz dwie kliniki - w Gliwicach i Zabrzu. Zabieg dał nowe życie małemu chłopcu, lecz przede wszystkim otworzył drogę innym światowym ośrodkom do stosowania nowatorskiej procedury medycznej.
Przygotowania lekarzy z kliniki chirurgii onkologicznej i rekonstrukcyjnej pod kierunkiem prof. Adama Maciejewskiego oraz kliniki transplantacji szpiku i onkohematologii, pod kierunkiem prof. Sebastiana Giebela, trwały ponad rok. Ze względu na wiek małego pacjenta, który ma zaledwie 6 lat, operacja odbyła się w zabrzańskim ośrodku dysponującym oddziałem pediatrycznym.
- Być może jesteśmy dziś świadkami przełomu, a nawet jeśli nie, na pewno podróży w nieznane, która przyniosła dobry efekt. Zabieg, przeprowadzony przez zespół lekarzy pasjonatów, przejdzie do historii medycyny - powiedział na konferencji prasowej prof. Krzysztof Składowski, dyrektor gliwickiego centrum onkologii. Dodając, że nikomu do tej pory nie udało się przeprowadzić jednoczasowego przeszczepienia narządów i tkanek oraz szpiku.
Tatusiu, Tymek coś je z pudełka
Tymek jest spokojnym i pogodnym chłopcem, na filmie, będącym częścią przygotowanej przez lekarzy prezentacji, oglądamy go bawiącego się z rodzicami i starszą siostrą.
- Zapamiętam ten dzień do końca życia - mówi tata sześciolatka. Do tragicznego zdarzenia doszło pięć lat temu, kiedy chłopczyk miał 13 miesięcy. Jego tata wrócił wtedy z pracy około 17.00, wyjął z samochodu pojemnik z granulkami ługu, popularnym Kretem, i wniósł do domu. Preparat był potrzebny, bo wciąż zatykały się rury. Pudełko postawił na ławie. Odszedł tylko na chwilę, kiedy z żoną usłyszeli wołanie córki, pytającej, czy Tymek „może brać te kulki do buzi”. Zareagowali natychmiast, ale żrący środek już siał spustoszenia.
- W panice przepłukaliśmy Tymkowi buzię wodą, i to był błąd. Nie wiedzieliśmy, że nie można... - mówi mama chłopca. Sczerniały mu wargi, zaczął pluć krwią, bardzo szybko doszło do martwicy nasady języka, krtani, gardła, tchawicy i przełyku, aż do poziomu żołądka. Od tego momentu dziecko nie jadło pokarmów stałych (żywione było wyłącznie dojelitowo) i oddychało przez rurkę tracheostomijną. Nie nauczyło się mówić.
Jedyny ratunek w panu profesorze
Tymek miał 3,5 roku, gdy rodzice po raz pierwszy skontaktowali się z prof. Maciejewskim. - Przywieźliśmy całą dokumentację, opowiedzieli o synku, o jego niesamowitej woli życia, ale ryzyko w jego wieku było zbyt duże. Usłyszeliśmy, że tak skomplikowane operacje to dopiero, kiedy synek skończy sześć lat. Profesor był bardzo życzliwy, zaangażował się w pomoc, a dzięki determinacji bardzo wielu osób nasze dziecko ma szansę na nowe życie - mówi tata małego pacjenta.
Pierwszą operację przeprowadzono w maju 2018 roku. - Na tym etapie leczenia, dziewięć miesięcy temu, odtworzyliśmy z jelita grubego przełyk w obrębie śródpiersia, aż do poziomu szyi. Drugim etapem była przeprowadzona przez nas 21 marca tego roku, w Śląskim Centrum Chorób Serca, rozległa transplantacja narządów szyi, pobranych od zmarłego dawcy, tj. nasady języka, krtani, gardła, części szyjnej przełyku, kości gnykowej, mięśni krótkich szyi oraz wszystkich czterech nerwów, które unerwiają ruchowo i czuciowo krtań. Wymagało to od nas wykonania licznych zespoleń naczyniowych – tłumaczy zawiłości zabiegu prof. Maciejewski.
Przełom w światowej medycynie
Normalnie po tego typu zabiegach konieczne jest leczenie immunosupresyjne, zapobiegające odrzuceniu przeszczepionych narządów. Pacjent do końca życia musi przyjmować leki immunosupresyjne, skracające życie co najmniej o kilka lat i powodujące działania niepożądane: cukrzycę, niewydolność nerek, choroby nowotworowe. Jednym z nich jest też zwiększone ryzyko infekcji, które w przypadku permanentnego obniżenia odporności jest bardzo niebezpieczne.
Z tego powodu na świecie prowadzone są intensywne badania nad opracowaniem procedury, mającej całkowicie zlikwidować albo przynajmniej w dużym stopniu ograniczyć konieczność dożywotniego stosowania leków immunosupresyjnych. - Istnieje teoria, zgodnie z którą, jeżeli u pacjenta poddanego zabiegowi transplantacji narządów zastosuje się komórki pochodzące ze szpiku tego samego dawcy, jest szansa na wytworzenie tolerancji. Cel to zmniejszenie ryzyka odrzucenia przeszczepionych narządów oraz zredukowanie lub nawet odstawienie leczenia immunosupresyjnego – tłumaczy prof. Giebel, kierownik kliniki transplantacji szpiku i onkohematologii, zastępca dyrektora ds. klinicznych gliwickiego centrum onkologii.
Mrozimy i po 10 dniach wszczepiamy
Dowody na to, że jest to możliwe, pochodzą przede wszystkim z doświadczeń przeprowadzanych na zwierzętach. Na świecie były już co prawda podejmowane próby na ludziach, dotyczyły jednak przeszczepów nerek od żywych dawców.
Jak podkreśla prof. Giebel, największym problemem jest to, że pobrane od dawcy komórki szpikowe po podaniu ich biorcy mogą zostać przez jego organizm odrzucone. Żeby temu zapobiec, podejmowano tzw. leczenie przygotowujące, którego celem było zmniejszenie odporności biorcy. Jest to jednak możliwe wyłącznie w przypadku zabiegów planowych od żywych dawców. W sytuacji transplantacji od dawcy zmarłego, której czasu nie można przewidzieć, zastosowanie takiego leczenia jest niemożliwe. A właśnie z taką sytuacją mieli do czynienia hematoonkolodzy z centrum onkologii. Opracowali więc własną, nowatorską procedurę przeszczepienia komórek szpikowych.
- Zakłada ona, że komórki szpikowe podawane są pacjentowi dopiero po 10 dniach od transplantacji narządów. W tym czasie u biorcy stosuje się rutynowo bardzo intensywne leczenie immunosupresyjne, które paraliżuje jego układ odpornościowy. Komórki szpiku przeszczepiamy więc w momencie, kiedy ryzyko ich odrzucenia jest najmniejsze – tłumaczy prof. Giebel.
Aby taki przeszczep był bezpieczny, pobrany szpik wymaga specjalnej preparacji. Spośród wszystkich komórek szpiku trzeba wyizolować wyłącznie macierzyste. Obecne w szpiku komórki odpornościowe mogłyby bowiem zaatakować organizm biorcy. – Komórki macierzyste są bardzo wrażliwe i by mogły przetrwać 10 dni, trzeba je było poddać krioprezerwacji, czyli zamrozić w parach ciekłego azotu – mówi prof. Giebel. Narządy i szpik pobrano od dawcy w Zabrzu, sam szpik został poddany modyfikacji i przechowywano go w Gliwicach.
Tymku, pokaż nam, jak się czujesz
Po operacji Tymek przechodzi intensywną rehabilitację, ruchy oddechowe są prawidłowe, powróciły też elementy anatomicznego oddychania, chory pije normalnie, będzie też jadł. - Oczywiście cały czas podajemy leki immunospresyjne, odstawimy je dopiero po dwóch latach. Przed nami długa droga, ale głęboko wierzę, że się uda i nasz pacjent będzie również mówił – wyjaśnia prof. Maciejewski.
Na filmie z prezentacji widzimy, jak chłopczyk podnosi się ze szpitalnego łóżka. Lekarz podaje mu kubeczek z wodą. Tymek ostrożnie pije. - Tylko powoli - mówi opiekun, pyta też, jak się czuje, a mały pacjent unosi kciuk w górę.









Komentarze (0) Skomentuj